O útero é o órgão que abriga as gestações, sendo composto por três camadas. A mais interna é o endométrio, no qual o embrião se implanta no início da gravidez. A camada intermediária é o miométrio, que é composto por células musculares que ajudam nas contrações durante o parto. A mais externa é o perimétrio, o qual protege o útero contra o atrito com outros órgãos.
O endométrio é o tecido que se descama como menstruação caso um ciclo menstrual não tenha resultado em gravidez. Ele normalmente é encontrado apenas na cavidade do útero e sua presença fora do útero geralmente é indicativo de uma doença chamada de endometriose.
Quer saber mais sobre a endometriose e se ela pode melhorar no pós-parto? Acompanhe até o final!
O que é endometriose?
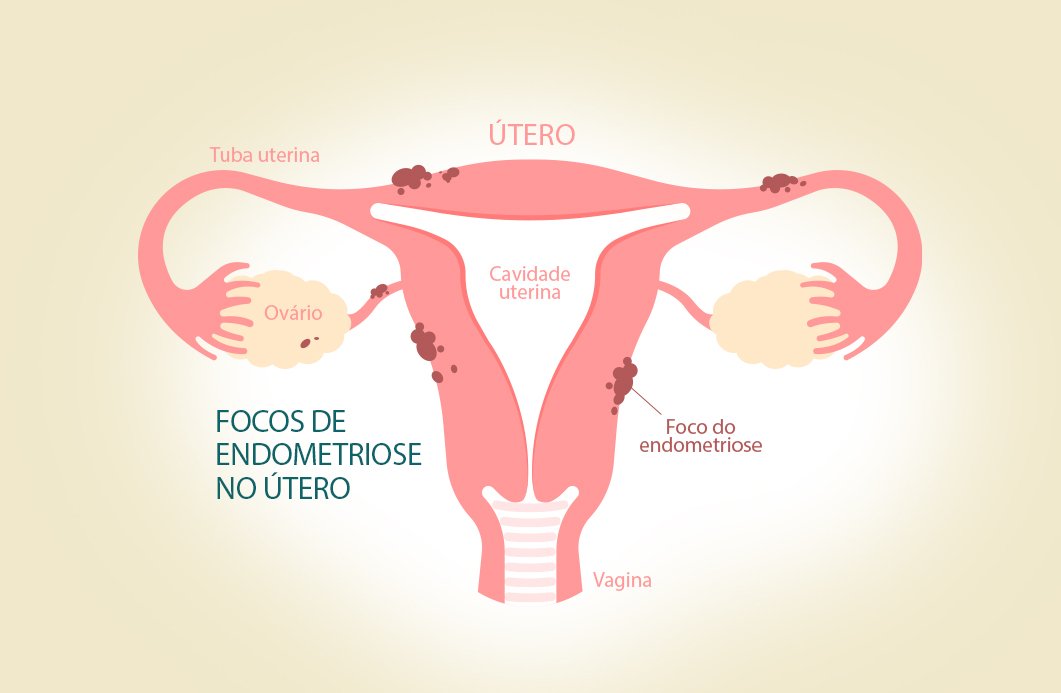
A endometriose é uma condição ginecológica que surge quando lesões de tecido semelhante ao endométrio se implantam em órgãos fora do útero. As principais estruturas afetadas são:
- Ovários;
- Peritônio;
- Bexiga;
- Intestino grosso;
- Tubas uterinas;
- Ligamentos uterinos.
Na tentativa de eliminar o tecido endometrial fora do lugar, o sistema imunológico gera uma inflamação crônica, que, em geral, não tem cura. Felizmente, o controle dos sintomas da endometriose pode ser atingido com o tratamento médico, fazendo com que a mulher volte a ter mais qualidade de vida.
Causas da endometriose
As causas exatas da endometriose ainda não foram completamente esclarecidas. Sabemos hoje que:
- O endométrio ectópico se comporta de forma semelhante ao endométrio normal da cavidade do útero, principalmente em relação à ação hormonal. O estrogênio é um hormônio que estimula a proliferação do endométrio, fazendo com que suas células se multipliquem mais rapidamente. A ação do estrogênio é contrabalanceada pela da progesterona, que estimula o amadurecimento do endométrio e reduz a multiplicação celular;
- As lesões da endometriose são dependentes do estrogênio, ou seja, precisam desse hormônio para se manter. Quando os níveis desse hormônio caem, as lesões tendem a regredir e os sintomas se aliviam;
- Níveis elevados de progesterona ajudam a controlar a endometriose. Por esse motivo, os sintomas melhoram em situações em que os níveis da progesterona naturalmente se tornam aumentados no organismo, como na gravidez e na amamentação.
Sintomas, diagnóstico e tratamento da endometriose
Os principais sintomas da endometriose são:
- Dor pélvica crônica, que é definida como a dor pélvica não cíclica presente por mais de 3 a 6 meses. Em outras palavras, é uma dor que está presente fora do período menstrual, persistindo por diversas semanas, mesmo que não esteja presente todos os dias;
- Dismenorreia, que é a dor pélvica no período menstrual. As cólicas da endometriose podem se diferenciar das cólicas fisiológicas por sua intensidade e frequência;
- Dificuldade para engravidar (infertilidade) por mais de 6 meses (mulheres acima de 35 anos) ou de 12 meses (mulheres abaixo de 35 anos) de tentativas sem uso de contraceptivos;
- Dor durante a penetração profunda nas relações sexuais (dispareunia de profundidade);
- Dor ou sangramento cíclicos durante a evacuação ou a micção.
A endometriose é uma doença com um quadro clínico muito variado. Há mulheres que são assintomáticas ou apresentam poucos sintomas, enquanto outras apresentam cinco ou mais sintomas em intensidade elevada.
O diagnóstico se inicia com uma consulta médica com uma anamnese completa e um exame físico criterioso. Depois disso, podem ser solicitadas a ultrassonografia transvaginal e ressonância magnética para identificar os focos das lesões. O tratamento depende do quadro de cada paciente e pode envolver o uso de medicações sintomáticas, terapia hormonal contínua ou cirurgia para retirada das lesões.
Endometriose no pós-parto
É comum pacientes relatarem que amigas ou conhecidas disseram que os sintomas da endometriose melhoraram bastante no pós-parto. É importante ressaltar que isso não é um mito, é algo que realmente acontece para muitas mulheres. A explicação para isso está relacionada com o comportamento das lesões diante das variações hormonais.
Durante toda a gestação, os níveis de progesterona se mantêm elevados. Isso pode fazer com que a atividade das lesões de endometriose se reduza e leve a um controle das lesões. Esse benefício pode ser mantido a longo prazo em alguns casos com uma melhora significativa dos sintomas mesmo após o parto. No entanto, deve-se lembrar que nem todas as mulheres apresentam esse benefício e algumas mantêm sintomas da endometriose durante e após as gestações.
Nos trinta primeiros dias de pós-parto, os níveis de progesterona e estrogênio se mantêm mais elevados, caindo progressivamente a cada dia. Durante esse período, há um menor risco de sintomas da endometriose devido à ação da progesterona. No entanto, depois disso, os níveis de progesterona e de estrogênio caem. Caso a paciente mantenha a amamentação exclusiva, a supressão do estrogênio se mantém, o que ajuda no controle dos sintomas.
A amamentação é um método contraceptivo por si e muitas mulheres ficam sem menstruar nesse período. Ficar sem menstruar geralmente significa que os níveis de estrogênio estão baixos. Para aumentar a eficácia contraceptiva da amamentação, é possível utilizar as pílulas de progesterona, as minipílulas, que atuam também no controle dos sintomas da endometriose.
Portanto, a endometriose é uma doença inflamatória crônica que pode reduzir a qualidade de vida das mulheres. Devido a mudanças hormonais, os sintomas da doença podem melhorar no pós-parto, mas isso não acontece com todas as pacientes. Em alguns casos, a melhora pode persistir após a amamentação, mas, em outros, não. Nesse sentido, é fundamental que você mantenha um bom acompanhamento ginecológico durante esse período.
Quer saber mais sobre a endometriose e seus sintomas? Toque aqui!
 Dra Cristiane Pacheco | WhatsApp
Dra Cristiane Pacheco | WhatsApp








