O saco gestacional apresenta uma função importante no início da gestação. Afinal, é a primeira estrutura visível durante o desenvolvimento embrionário. Sua presença e características fornecem informações importantes para o diagnóstico e acompanhamento da gravidez. Quer saber mais sobre as funções do saco gestacional ao longo do desenvolvimento da gestação, desde sua formação até a transição de protagonismo para outras estruturas mais complexas? Acompanhe nosso post até o final!
O que é saco gestacional?
O saco gestacional é a cavidade preenchida por líquido que contém o embrião. Portanto, é uma estrutura muito importante nas primeiras semanas de uma gestação. Entretanto, com o avanço da gravidez, outras estruturas assumem uma relevância clínica maior e a tendência é que a expressão “saco gestacional” seja menos usada no pré-natal. Veja, a seguir, um resumo do que acontece com o saco gestacional com o desenvolvimento da gestação:
- Entre 3ª e 4ª semanas: sinal precoce de uma possível gestação;
- Entre 5ª e 6ª semanas: formação da vesícula vitelina;
- A partir da 10ª semana: o saco gestacional passa a ser formado pelas membranas embrionárias. Então, a partir desse momento, a paciente passa a ouvir menos o termo “saco gestacional”, pois os médicos e os exames tenderão a usar a expressão membranas embrionárias.
Com isso, é importante ressaltar que a idade do embrião não coincide com a idade gestacional. A idade gestacional é calculada a partir da data de início da última menstruação. No entanto, a fertilização geralmente ocorre entre 10 e 15 dias após esse marco. Então, o embrião é aproximadamente duas semanas mais novo do que a idade gestacional.
3ª e 4ª semanas: momento de protagonismo do saco gestacional
Após a fecundação, forma-se um zigoto, que inicialmente é uma única célula embrionária. Depois disso, essa célula embrionária indiferenciada começa a se dividir rapidamente (clivagem). Por volta do quarto e do quinto dia após a fecundação, essa massa celular indiferenciada começa a se diferenciar em dois tecidos distintos: o embrioblasto e o trofoblasto. O trofoblasto dará origem a diversos anexos embrionários fundamentais para a evolução normal de uma gestação.
Após sua formação, o trofoblasto começa a liberar secreções, criando uma cavidade no interior do embrião. À medida que as células trofoblásticas produzem essas secreções, ocorre uma expansão da cavidade do blastocisto, que cresce cerca de 1 milímetro por dia. Além de proteger o embrião, isso fornece um espaço adequado para o desenvolvimento do embrião e dos anexos embrionários.
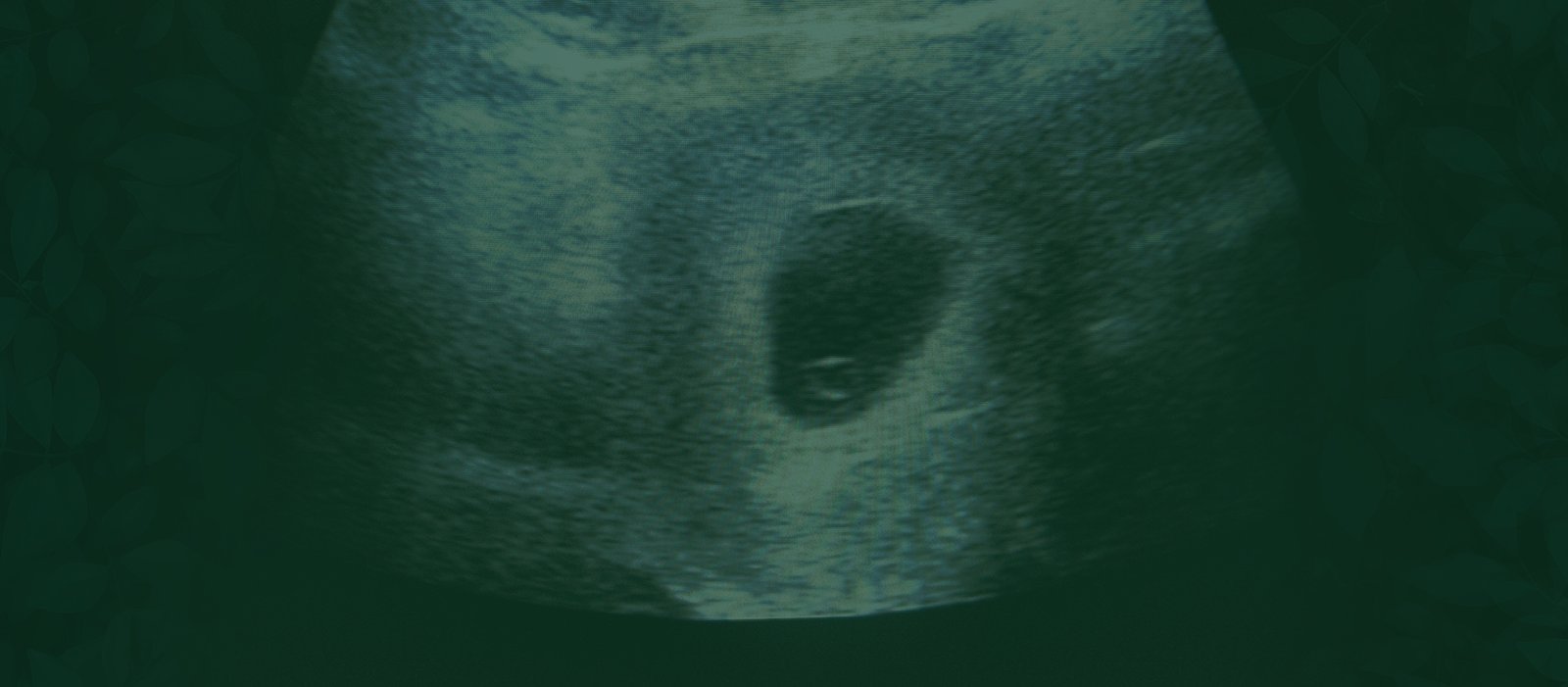
Com o crescimento da cavidade do blastocisto, é possível visualizar, na ultrassonografia, uma região com uma massa de células preenchida por líquido. Contudo, o saco gestacional não é essa cavidade do blastocisto, o saco gestacional é todo o espaço preenchido por líquido que contém o embrião.
A ultrassonografia transvaginal pode detectar o saco gestacional por volta de 4,5 a 6 semanas de gravidez. Nesse exame, o saco gestacional apresentará as seguintes características:
- Seu interior é uma região muito escura, que é chamada de anecoica (ausência de eco). Isso significa que ela apresenta uma grande quantidade de líquido;
- O entorno do saco gestacional é um anel hiperecoico, ou seja, que reflete bastante as ondas de ultrassom. Com isso, aparece branca, o que significa que há uma alta densidade de células no local.
Por ser formado precocemente, o saco gestacional é geralmente a primeira estrutura que pode ser identificada no útero pela ultrassonografia. Assim, a visualização do saco gestacional dentro do útero é reconhecida como um dos primeiros sinais de confirmação de uma gestação intrauterina. Se o saco gestacional é identificado nas tubas uterinas ou em outra estrutura pélvica, dizemos que é uma gestação ectópica, a qual não tem chance de evoluir e precisa ser interrompida.
Entre 5ª e 6ª semanas: a formação da vesícula vitelina
Entre 5 e 6 semanas de gestação, a ultrassonografia deve ser capaz de identificar também o saco vitelino e o embrião dentro do saco gestacional. Portanto, a partir desse período, um saco gestacional normal na ultrassonografia deve apresentar um embrião em seu interior. Além disso, nesse período, já é comum que possamos identificar os batimentos cardíacos fetais pela ultrassonografia.
A partir desse momento, pode-se diagnosticar problemas gestacionais, como:
- Gravidez anembrionária: é a ausência de vesícula vitelina ou de embrião no interior do saco gestacional após a 6ª semana de gestação;
- Saco gestacional pequeno para a idade gestacional: esse sinal pode significar algum problema de desenvolvimento embrionário;
- Abortamento precoce: é a presença de um saco gestacional com um feto, mas sem identificação de batimentos cardíacos após o período em que o coração já deveria ter se formado.
A partir da 7ª a 10ª semana: o saco gestacional perde o protagonismo
À medida que o embrião se desenvolve, estruturas mais complexas surgem. Então, as estruturas mais primitivas perdem seu protagonismo no acompanhamento da gestação:
- A função da vesícula vitelina começa a ser substituída pela placenta, que se torna responsável nutrição do feto;
- As membranas embrionárias passam a receber mais atenção, e o saco gestacional perde sua relevância funcional.
Portanto, o saco gestacional apresenta uma grande importância funcional e clínica. Ele oferece um ambiente seguro para o desenvolvimento do embrião e é o primeiro sinal a ser identificado em uma ultrassonografia. Com o avanço das semanas gestacionais, sua relevância clínica diminui à medida que estruturas como a placenta e as membranas embrionárias assumem funções essenciais no suporte do feto.
Quer saber mais sobre os exames do pré-natal, como a ultrassonografia? Toque aqui!
 Dra Cristiane Pacheco | WhatsApp
Dra Cristiane Pacheco | WhatsApp