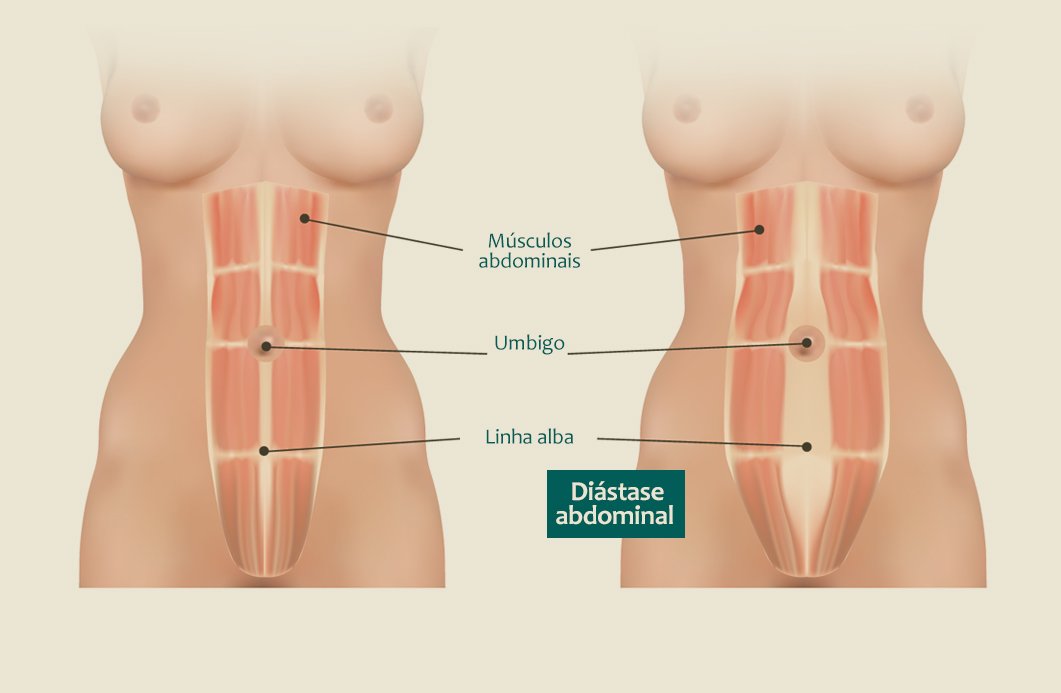
A escolha do tipo de parto é uma das decisões mais importantes do pré-natal. Na hora de considerar qual a melhor opção, a mulher deve ter as informações necessárias para tomar uma decisão consciente em relação às vantagens e desvantagens de cada tipo de parto, considerando os curto, médio e longo prazos.
Neste post, vamos falar sobre as diferenças entre a cesariana e o parto normal em relação ao puerpério. Quer saber mais sobre o tema? Acompanhe até o final!
Parto normal
O parto normal é aquele que ocorre pela via vaginal, podendo ser feita de duas formas:
- Natural: não é feita nenhuma intervenção médica medicamentosa, instrumental ou cirúrgica;
- Com assistência médica: a assistência médica pode envolver a indução do parto, a aplicação de anestesia para controle de dor e realização de procedimentos obstétricos, como a episiotomia e o uso de fórceps.
A grande maioria dos trabalhos de parto normais ocorre de forma espontânea, mas, quando há riscos de complicações maternofetais, ele pode ser induzido. A aplicação de anestesia é geralmente uma opção da paciente caso deseje sentir menos dor durante o parto normal, não sendo obrigatória.
Procedimentos invasivos são reservados para situações específicas, principalmente quando há riscos para a mãe ou para o feto. A realização de intervenções médicas no parto normal tende a aumentar o risco de complicações.
Cesariana
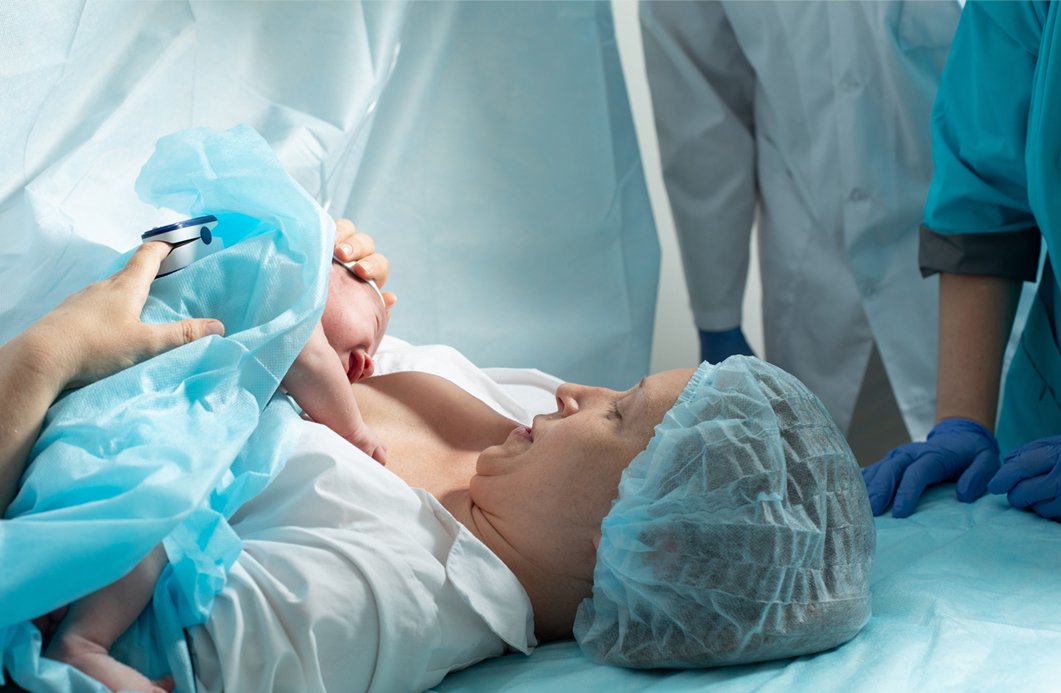
A cesariana (cesárea) é um parto cirúrgico, feito com uma incisão (corte) na região pélvica da mulher e no útero. Isso cria um canal artificial por onde o bebê pode passar. As cesarianas podem ser:
- Eletivas: o parto é marcado e agendado conforme a disponibilidade do médico e da paciente;
- De urgência: feitas quando riscos significativos para a saúde materno-fetal são identificados e é prudente esperar pelo parto normal.
As cesarianas podem ocorrer antes ou durante o trabalho de parto.
Há diferenças entre o puerpério após um parto normal e uma cesariana?
Sim, há diferenças importantes entre o puerpério de um parto normal e o puerpério de uma cesariana. Antes de explicar as principais distinções, é importante compreender o mecanismo por que elas ocorrem.
O parto normal é um processo fisiológico. Ele é a forma natural do parto. Por isso, nosso corpo apresenta múltiplos mecanismos para se recuperar depois dele. Além disso, o parto normal geralmente resulta em um trauma físico menor.
Por isso, quando parto normal não envolve intervenções mais invasivas (como a episiotomia e o fórceps), a recuperação tende a ser rápida. A maioria das mulheres consegue retornar às atividades habituais em poucos dias.
Já a cesariana é uma cirurgia e, como tal, ela resulta em um trauma cirúrgico com maiores chances de trazer repercussões negativas para o corpo humano. Afinal, envolve cortes extensos e a manipulação de diversas camadas de tecido do corpo. No processo de cicatrização e recuperação dessas lesões, a paciente pode apresentar complicações pós-operatórias gerais, como infecções do sítio operatório e trombose.
Dor
No parto normal, a dor puerperal mais comum é na região perineal, geralmente sentida como uma queimação. Ela ocorre devido à distensão do assoalho pélvico e dos ligamentos perineais durante a passagem do bebê. Nas cesarianas, a dor é mais comum nas cicatrizes, sendo causada pelo processo inflamatório que antecede a cicatrização das feridas.
Em ambos os partos, a paciente sentirá também cólicas uterinas devido a contrações uterinas que ocorrem para que esse órgão retorne ao tamanho normal. Essa dor tende a ser mais leve em mulheres que passaram pelo parto normal.
Na cesariana, a dor no puerpério pode ser mais intensa e prolongada por causa da inflamação causada pela incisão uterina e pela manipulação cirúrgica dos órgãos pélvicos. Por exemplo, é comum que pacientes com cesariana recente relatem dores desencadeadas por atividades simples, como tossir ou carregar o bebê.
O desconforto geralmente é passageiro, mas, em casos raros, pode se tornar crônico devido a complicações pós-operatórias de longo prazo, como as aderências pélvicas.
Amamentação
Alguns estudos mostram que a cesariana pode atrasar o início da amamentação no puerpério, principalmente quando é feita eletivamente. Afinal, ela geralmente é feita sem que o corpo tenha passado pelo trabalho de parto.
Com isso, não ocorrem diversos eventos hormonais e anatômicos importantes para preparar o corpo para a amamentação após o nascimento. No parto normal, o processo progressivo de preparação do organismo para o nascimento do bebê é facilitado pelos hormônios liberados no trabalho de parto.
Riscos de complicações
As complicações imediatas (nas primeiras horas e dias após o parto) são mais frequentes na cesariana, pois a cirurgia oferece riscos adicionais, como:
- Infecção das cicatrizes;
- Infecção na cavidade pélvica;
- Hemorragias;
- Abertura de pontos (deiscências);
- Formação de trombos;
- Enjoos e dores de cabeça devido à anestesia.
A maior parte das cesarianas evolui com complicações leves, mas sem complicações graves no pós-parto imediato. Além disso, as cesarianas apresentam maiores chances de apresentar complicações em longo prazo, como:
- Formação de aderências pélvicas;
- Ruptura uterina (principalmente se a mulher passar por 3 ou mais cesarianas);
Por fim, é importante ressaltar que a escolha do tipo de parto é sempre individualizada, considerando as condições de cada gestação e os desejos da paciente. Em alguns casos, o risco de complicações puerperais na cesariana é muito menor do que os riscos de realizar um parto normal. Assim, quando bem indicada, a cesariana é um procedimento que salva vidas e promove a saúde das mulheres.
Contudo, em gestações de baixo risco ou não complicadas, a conveniência e a expectativa de menor dor podem não compensar os riscos adicionais de um procedimento cirúrgico. A dor pode até ser maior durante o parto normal, mas, nas cesarianas, ela tende a durar mais tempo no puerpério. A aparente praticidade inicial das cesarianas pode resultar em complicações que demandam tratamentos médicos longos e custosos.
Quer saber mais sobre o puerpério? Toque aqui!
 Dra Cristiane Pacheco | WhatsApp
Dra Cristiane Pacheco | WhatsApp